日本紅斑熱について
日本紅斑熱はマダニによって媒介される感染症で、細菌の仲間である日本紅斑熱リケッチアRickettsia japonica によって引き起こされます。野外でリケッチアを保有するマダニに吸血されることで感染します。
同じようにダニの仲間のツツガムシによって起こるつつが虫病とは臨床症状がよく似ているため、確定診断には遺伝子検査や抗体検査が必要です。
疫学
日本紅斑熱は1984年に徳島県で初めて患者が報告された、比較的新しい感染症で、マダニにより媒介されます。広島県内では1999年に初めて患者が確認された後、徐々に報告数が増加し、現在では毎年90~100人前後の患者が報告されるようになりました。(県内の月別届出患者数:ひろしまCDC)。患者の発生は、冬から春になり気温が上昇してマダニの活動が活発になり始める3月下旬から、気温が下がり寒くなる11月上旬あたりまで続きます。5月から10月にかけての発生数が多いため、この期間は特に注意が必要です(図1)。
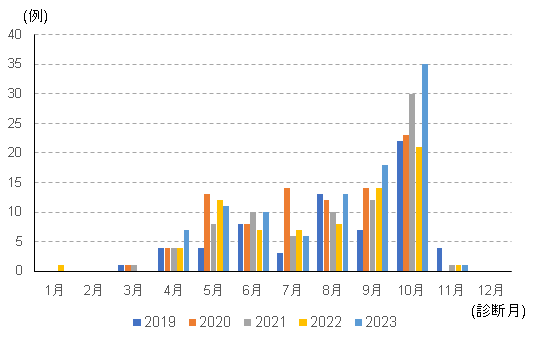
図1 広島県内の日本紅斑熱 年別・月別患者届出数(診断月)
患者の推定感染地域のほとんどは、気候の温暖な県の南側であり、島嶼部でも発生しています(図2)。感染地域は徐々に拡大傾向にあるため、県内全域で感染対策を心掛ける必要があります。
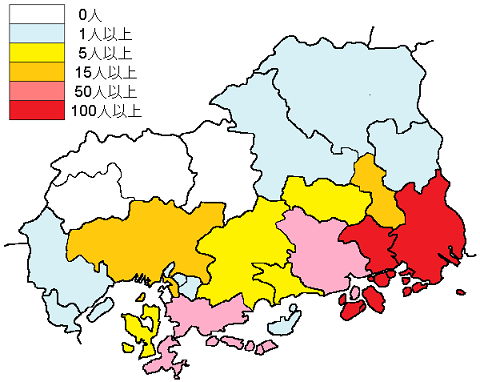
図2 広島県内の日本紅斑熱患者推定感染地域と発生状況(2013~2023年)
なお、患者の多くは60代以上で(図3)、そのほとんどが入院を伴う治療を受けています。60代以上の人は、他の年代の人よりも感染した場合のリスクが高いものとして、マダニ対策など予防に努める必要があります。
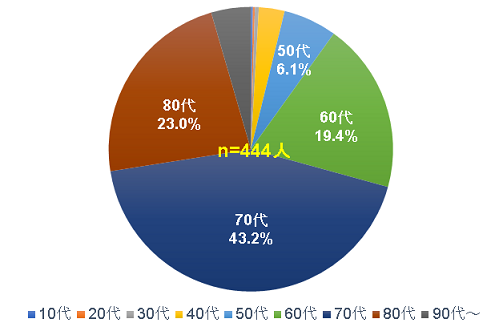
図3 広島県内の日本紅斑熱患者の年代構成(2019~2023年)
広島県内のマダニの調査では、患者が発生している複数の地域で採集されたヤマアラシチマダニ(図4)から日本紅斑熱リケッチアが検出されています。また、県内調査でヤマアラシチマダニは3月下旬から10月下旬にかけて採集されており、この時期に患者の発生が見られることからも(図1)、ヤマアラシチマダニが県内の媒介マダニであることが推察されます。なお、すべてのヤマアラシチマダニが病原リケッチアを保有していて危険なのではなく、一部に保有している陽性マダニがおり、それに吸着されると感染する危険性があります。患者発生地域では、陽性マダニが生息している前提でマダニ対策など予防を行ってください。
患者がマダニに吸血されたと思われる時の行動には農作業が多く、その他、森林作業や山菜採り、墓参りや散歩など様々です。住居の周りで感染したと考えられる事例も多く、近隣にマダニの吸血源となる鳥獣の活動があるような地域では、日常的に感染対策を心掛ける必要があります。
臨床症状
症状は、同じリケッチア症であるつつが虫病(リンク)によく似ています。2~8日(つつが虫病より短い)の潜伏期間を経て、頭痛や全身倦怠感、寒気などのかぜ様症状とともに急激に発熱(38~40度の弛張熱、悪寒戦慄を伴う)します。高熱の後にやや遅れてて、四肢や体幹に米粒大や小豆大の紅斑が出現します。この紅斑に痛みやかゆみはありません。なお、日本紅斑熱の場合、典型例では四肢に強く紅斑が出現し、手のひらにも見られます。つつが虫病では手のひらの紅斑はあまり見られません。
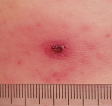
注意深く全身を探すと皮膚にダニの刺し口(図5)が見つかります(刺し口は腹部や背部、外陰部、大腿部など隠れた部分にある場合が多い)。刺し口はマダニが吸血後に脱落した部位の痕で、この部分で感染後にリケッチアが増殖し、痂皮(かさぶた)が形成されます。刺し口の痂皮はつつが虫病でも形成されますが、日本紅斑熱の刺し口の痂皮はつつが虫病ほど大きくならないため、見つけにくいです。発熱、刺し口、紅斑(発疹)は日本紅斑熱の三大特徴とされています(つつが虫病も同様)。
その他、血液の検査所見では、CRP の上昇、肝酵素(AST、ALT、LDH)の上昇、血小板の減少などが見られるため、診断には血液検査が有用です。
日本紅斑熱は適切な抗菌薬(テトラサイクリン系)を用いた治療を行わないと、DIC(播種性血管内凝固症候群)を起こすなど重症化し、時には死に至る場合もあるため、早期の診断と投薬が重要です。
なお、マダニに吸血される経験を繰り返すと、マダニの唾液に対するアレルギー反応を起こすようになるため、刺された付近に紅斑や発疹、かゆみなどが生じる場合がありますが、この場合の症状は日本紅斑熱ではありません。
病原診断
患者の確定診断は、患者の急性期血液や刺し口の痂皮、紅斑部の皮膚組織などから、PCR法によりリケッチア遺伝子を検出することで行います。また、ペア血清による抗体上昇の確認をする血清診断を行います。
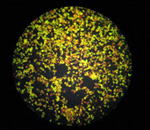
当センターでは、リアルタイムPCR法及びPCR法による遺伝子検出、日本紅斑熱リケッチア抗原を使用した間接蛍光抗体法(図6)または間接免疫ペルオキシダーゼ法による血清診断を実施しています。
なお広島県では、日本紅斑熱と臨床症状がよく似たつつが虫病及び重症熱性血小板減少症候群(SFTS)の患者も発生しているため、つつが虫病及びSFTSについての検査も併せて実施しています。
医療機関の方へ:検査については管轄の県保健所へ問い合わせてください。
つつが虫病・日本紅斑熱・重症熱性血小板減少症候群(SFTS)患者調査票 (PDFファイル)
治療
日本紅斑熱の治療は、早期に日本紅斑熱の可能性を疑って適切な抗菌薬を投与することが極めて重要です。治療にはテトラサイクリン系の抗菌薬が最も有効です。ニューキノロン系の抗菌薬との併用療法も行われています(βラクタム系の抗菌薬は効きません)。
感染予防
感染予防にはダニの吸着を防ぐことが最も重要です。農作業やレジャーなど野外で活動する際には、以下のような対策をとります。
- 長袖、長ズボンなどを着用して皮膚の露出を避け、すそを入れ込んでダニの付着や服の中に入ってくるのを防ぐ。長靴を履くのもよい。
- 肌が出る部分や衣服の開口部には、防虫スプレーを噴霧する。
- 作業中や作業後は体や服をはたいてダニを落とす、帰宅後はすぐに入浴して身体をよく洗う。また、脱いだ衣服は放置しないですぐに洗濯するか、洗濯するまでナイロン袋に入れ、口をしばっておく。
なお、野外でマダニに吸血される可能性のある行動を取る場合は、その後2週間程度は体調に気を付けてください。発熱や全身倦怠感、紅斑など不調が現れた場合には、できるだけ早い時期に医療機関を受診して、日本紅斑熱などダニ類媒介感染症に感染した可能性があることを告げ、検査・治療を受けてください。
届出基準
日本紅斑熱は感染症法の分類で四類感染症全数把握疾患(厚生労働省)となっており、診断した医師は直ちに最寄の保健所に届け出る必要があります。届出の基準は臨床症状や所見から日本紅斑熱が疑われ、かつ以下のいずれかの方法により日本紅斑熱リケッチアを分離・検出したり、抗体を検出したものとなっています。
- 日本紅斑熱リケッチアの分離(血液や病理組織などからの病原体の分離)
- 日本紅斑熱リケッチア遺伝子の検出(血液や病理組織などからのPCR法による遺伝子検出)
- 抗体の検出(間接蛍光抗体法や間接免疫ペルオキシダーゼ法により、ペア血清でIgG抗体価が4倍以上上昇するか、IgM抗体の上昇が確認されるなど)
啓発用資料
広島県のダニ類媒介感染症 ~つつが虫病,日本紅斑熱,重症熱性血小板減少症候群(SFTS)~(PDF:1.41MB)
野外ではダニに注意しましょう!(PDF:1.58MB)(ひろしまCDC)
参考資料
- Takao S. et al.(2000):The First Reported Case of Japanese Spotted Fever in Hiroshima Prefecture,Japan,Jpn.J.Infect.Dis.,53,216-217.
- つつが虫病/日本紅斑熱 2005年12月現在,病原微生物検出情報(国立感染症情報センター)Vol.27,2006
- つつが虫病・日本紅斑熱 2006~2009,病原微生物検出情報月報(国立感染症情報センター)Vol.31,2010
- つつが虫病・日本紅斑熱 2007~2016,病原微生物検出情報(国立感染症情報センター)Vol.38,2017
- 日本紅斑熱 1999~2019,病原微生物検出情報(国立感染症情報センター)Vol.41,2020
- 馬原文彦(2007):日本紅斑熱の発見と臨床的疫学的研究,モダンメディア,54巻(2),p32-41.
関連サイト
- マダニ類が媒介する感染症(ひろしまCDC)
- 日本紅斑熱とは(国立感染症研究所)
- ツツガムシ病(国立感染症研究所)
- 重症熱性血小板減少症候群:SFTS(国立感染症研究所)
PDF形式のファイルをご覧いただく場合には、Adobe社が提供するAdobe Readerが必要です。
Adobe Readerをお持ちでない方は、バナーのリンク先からダウンロードしてください。(無料)